Luego del brote confirmado en el Hospital Regional de Antofagasta, donde una paciente adulta mayor y 19 funcionarios resultaron afectados, surgieron dudas respecto a qué es la llamada sarna Noruega, cómo se transmite y cuáles son los signos de alerta que requieren atención médica.
Especialistas advierten que se trata de una variante grave y altamente contagiosa de la escabiosis.
¿Qué es la sarna Noruega?
La sarna Noruega —también llamada sarna costrosa— es una forma severa de escabiosis, enfermedad cutánea provocada por el ácaro Sarcoptes scabiei var. hominis.
Según la Organización Mundial de la Salud (OMS), la escabiosis es una infestación parasitaria que se transmite principalmente por contacto directo y prolongado piel con piel. En entornos institucionales como hospitales, hogares de larga estadía o centros penitenciarios, puede convertirse en un problema relevante de salud pública si no se detecta y controla oportunamente.
El término “noruega” tiene un origen histórico: los primeros casos fueron descritos en personas con lepra en Noruega durante el siglo XIX. Sin embargo, la enfermedad puede presentarse en cualquier país.
¿Por qué es más contagiosa?
De acuerdo con los Centers for Disease Control and Prevention (CDC) de Estados Unidos, la variante costrosa se caracteriza por una carga parasitaria extremadamente alta. Mientras en la sarna común el número de ácaros es bajo, en la forma noruega pueden existir miles o incluso millones en la piel.
Esta proliferación masiva explica su elevada transmisibilidad. En casos avanzados, además del contacto directo, el contagio podría ocurrir mediante ropa, sábanas o superficies contaminadas.
Por esta razón, los protocolos sanitarios incluyen aislamiento del paciente, uso de elementos de protección personal y tratamiento simultáneo de los contactos estrechos.
Principales síntomas
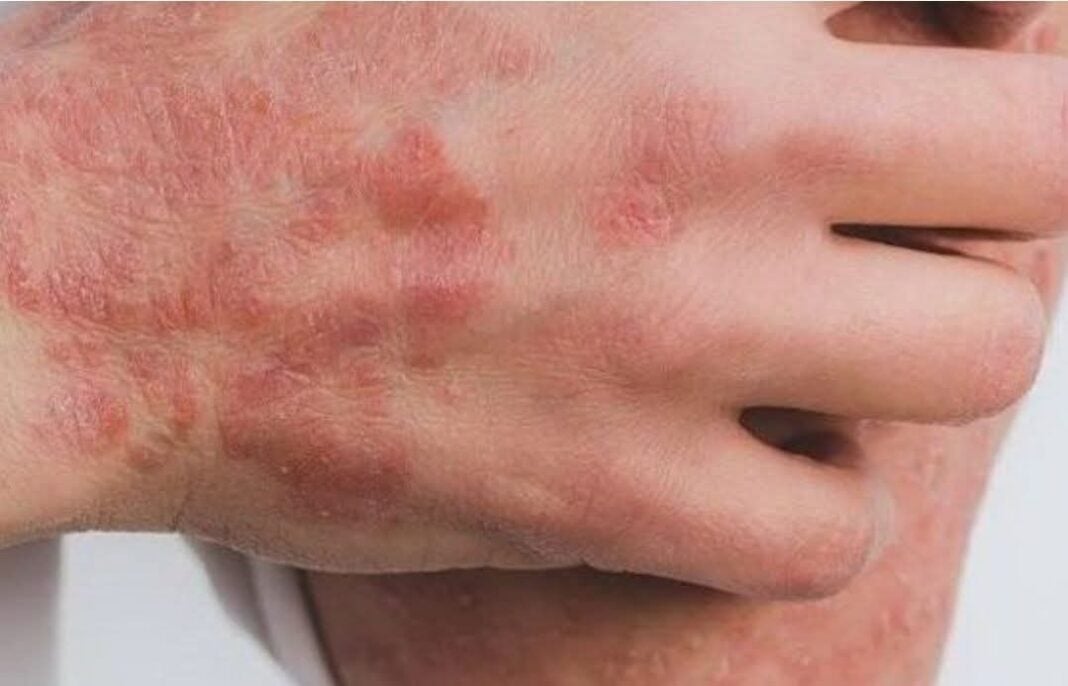
A diferencia de la sarna común, la variante costrosa provoca una reacción dermatológica más extensa e intensa.
Entre los principales síntomas se encuentran:
- Picazón intensa, especialmente nocturna
- Lesiones cutáneas que pueden expandirse progresivamente
- Placas gruesas, costrosas y descamativas
- Compromiso de manos, pies, codos, rodillas y cuero cabelludo
Según especialistas, esta forma suele presentarse con mayor frecuencia en personas inmunodeprimidas, adultos mayores o pacientes con enfermedades crónicas.
¿Cuándo acudir al médico?
La recomendación es consultar en un centro asistencial cuando:
- La picazón es muy intensa y persistente.
- Las lesiones abarcan una parte importante del cuerpo (más del 30% de la superficie corporal).
- Existe antecedente de contacto cercano con una persona diagnosticada.
En personas con sistema inmune sano, el tratamiento suele ser sencillo y generalmente consiste en medicamentos tópicos. No obstante, en pacientes inmunosuprimidos el manejo puede requerir tratamientos más prolongados y seguimiento médico estrecho.
La detección oportuna y el aislamiento adecuado son fundamentales para evitar nuevos contagios, especialmente en recintos de salud.